一、什么是骨质疏松?
骨质疏松症被称为“沉默的杀手”——早期几乎无症状,首次发作常以骨折为信号。轻微外力(如弯腰、咳嗽、跌倒)就可能引发骨折。
骨质疏松的特征是骨量(骨骼中的“矿物质含量”)低下、骨组织微结构(骨骼内部的“支架结构”)损坏,导致骨脆性增加,易发生骨折。有文献报道,中国65岁以上人群骨质疏松症患病率为32%,其中女性超过50%,骨质疏松症已经成为不容易被人们发现的社会公共问题。对老年人来说,要积极预防随年龄增长导致的骨量丢失,避免跌倒和骨折。对于骨质疏松症的高危人群来说,最重要的预防目标是最大程度地降低骨折及再次骨折的风险。
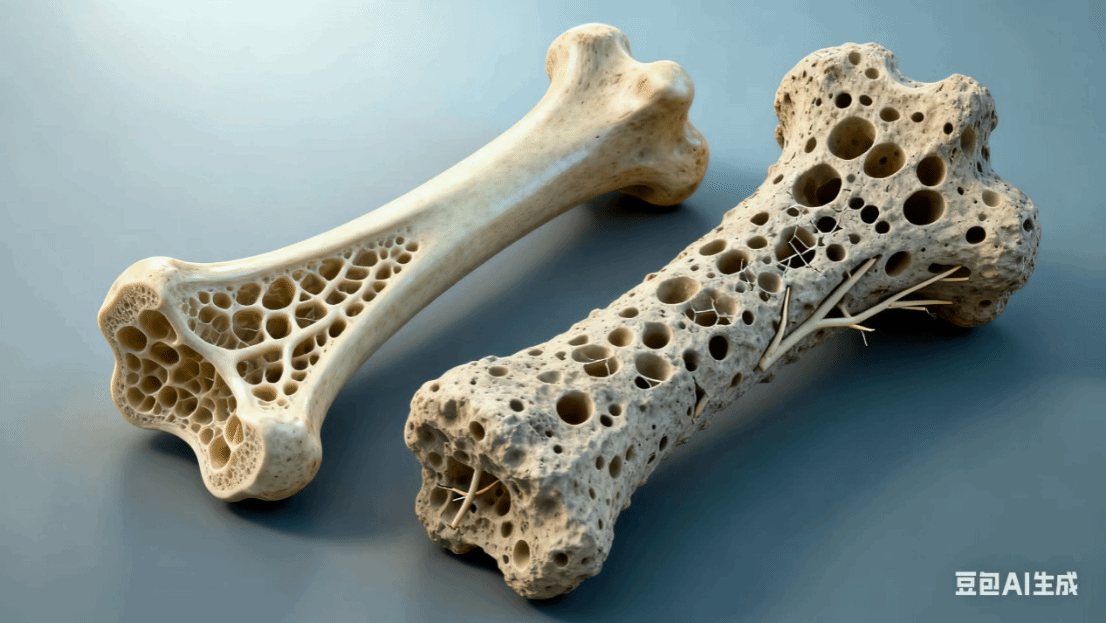
二、谁是高危人群?
- 核心人群:50岁以上中老年人,尤其是绝经后女性(雌激素骤降加速骨流失)。
- 其他高危因素:男性65岁以上、长期缺钙/维生素D、缺乏运动、吸烟酗酒、长期喝浓茶/咖啡、使用激素类药物(如泼尼松)、患有甲亢/糖尿病/类风湿关节炎等疾病。
三、如何早期发现?
1. 骨密度检测(金标准):通过双能X线吸收法(DXA)检测腰椎、髋部骨密度,T值≤-2.5即可诊断。
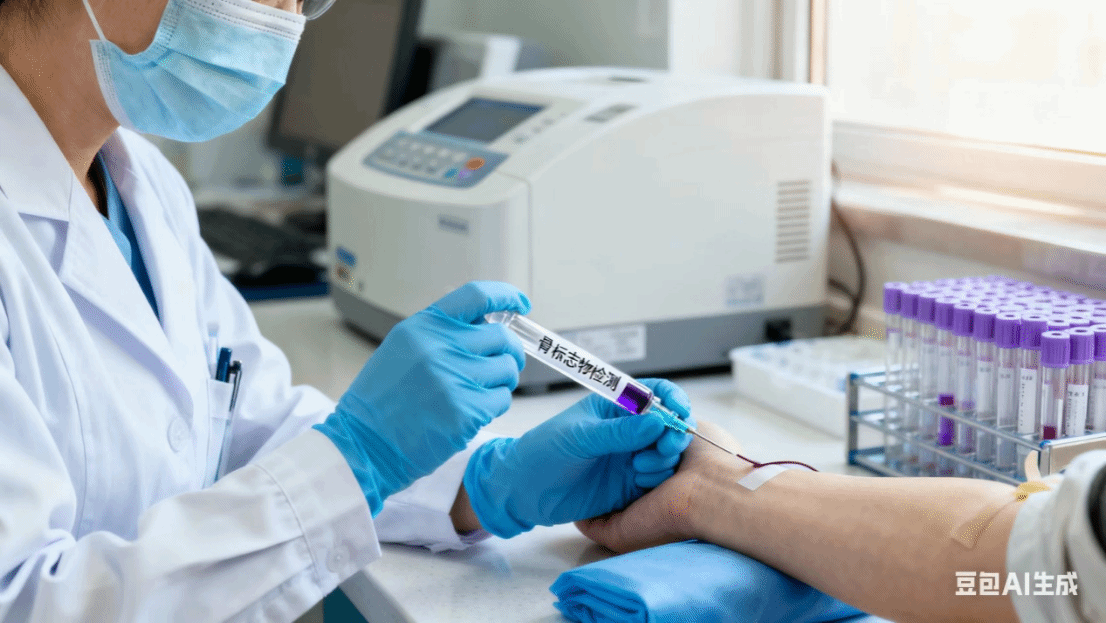
2. 骨标志物检测:如骨钙素(OC)、总I型氨基端延长肽(TP1NP),β胶原特殊序列(β-CTX)等,可更早发现骨代谢异常(比骨密度变化早3-6个月)。
3.关键骨标志物分类:
① 骨形成标志物(反映骨“生长”能力):
- 骨钙素(OC):骨细胞“合成”的蛋白质,升高提示骨形成活跃(如青少年生长发育期),降低可能提示骨形成不足(如骨质疏松)。
- 总Ⅰ型氨基端延长肽(TPINP):骨胶原合成的“前体”,直接反映骨形成速率。
② 骨吸收标志物(反映骨“破坏”程度):
-β胶原特殊序列(β-CTX):骨胶原分解的“产物”,升高提示骨吸收亢进(如骨质疏松、甲亢),治疗后下降说明骨破坏被抑制。
骨标志物检测的临床意义:定期检测骨标志物,可区分骨质疏松类型(如原发性/继发性),判断治疗是否有效(如抗骨质疏松药治疗后,骨吸收标志物下降、骨形成标志物升高为理想效果),还能预警骨折风险。
4. 警惕信号:出现身高变矮(每年缩1厘米以上)、腰背疼痛、弯腰驼背,需及时检查。
四、如何预防与治疗?
1. 基础预防(所有人适用)
- 饮食:每天摄入300ml牛奶/酸奶,多吃豆制品、绿叶菜(补钙);每周吃2次深海鱼(补维生素D,促进钙吸收)。
- 运动:每周3-5次“抗阻运动”(如快走、慢跑、太极拳、举哑铃),每次30分钟,增强骨强度。
- 改变生活习惯:戒烟限酒,少喝浓茶/咖啡;避免久坐,减少跌倒风险(如家中安装扶手、穿防滑鞋)。



2. 药物治疗(确诊后遵医嘱)
- 补钙+维生素D:基础用药,需按剂量服用(避免过量)。
- 抗骨吸收药物:如双膦酸盐(抑制骨破坏)、降钙素(缓解骨痛)。
- 促骨形成药物:如特立帕肽(适合严重骨质疏松患者,刺激骨生长)。
五、关键提醒
- 骨质疏松不是“老年病”,30岁后骨量达到峰值,之后逐渐流失,年轻时储蓄骨量(多运动、补钙)是最好的预防。
- 治疗需长期坚持,不可因症状缓解停药,定期复查骨密度和骨标志物,调整方案。
参考文献:《原发性骨质疏松症与肌少症地营养和运动管理专家共识》(2025)